Wer eine Allergie oder Unverträglichkeit gegenüber Lebensmitteln hat, muss Zutatenlisten studieren und seinen Speiseplan umstellen. Die eigentliche Herausforderung ist jedoch häufig, überhaupt herauszufinden, was Sie nicht vertragen. Wir verraten Ihnen, wie das geht.
Wissenschaftler aus Harvard haben kürzlich 2,7 Millionen Akten amerikanischer Patienten ausgewertet. Ihr Ergebnis: Rund vier Prozent der Menschen leiden unter einer Lebensmittelallergie [1]. Für Österreich gibt es ähnliche Zahlen. Laut der Österreichischen Gesellschaft für Ernährung haben hierzulande rund vier Prozent der Kinder und zwei bis drei Prozent der Erwachsenen eine Nahrungsmittelallergie [2].
Deutlich häufiger sind Lebensmittelunverträglichkeiten – von ihnen sind 15 bis 20 Prozent der Menschen betroffen. Besonders häufig ist weltweit die Laktoseintoleranz [3].
Betroffene müssen Zutatenlisten genau studieren, um nicht nach dem Abendessen eine böse Überraschung zu erleben, die von Magengrummeln über heftige Blähungen bis hin zu Hautausschlägen, Schwindel und einem anaphylaktischen Schock reichen kann. Und nicht immer gelingt es ohne weiteres, bestimmte Lebensmittel mit den Beschwerden in Verbindung zu bringen. Die Folge: Menschen finden nicht heraus, was ihnen fehlt.
In diesem Artikel erfahren Sie, was bei einer Lebensmittelallergie im Körper passiert, welche Symptome auf eine Allergie hinweisen und wie Sie ihr mit einem Bluttest und Auslassdiäten auf die Schliche kommen. Außerdem: Arten, Symptome und Behandlung von Lebensmittelunverträglichkeiten.
Was ist eine Lebensmittelallergie?
Bei einer Allergie reagiert Ihr Immunsystem auf einen harmlosen Stoff. Diese Stoffe, die Allergien auslösen können, nennt man Allergene. Es handelt sich um unterschiedliche Proteine, die beispielsweise in Pollen vorkommen, in Tierhaaren, dem Kot von Hausstaubmilben und eben in Lebensmitteln.
Was passiert bei einer Allergie im Körper?
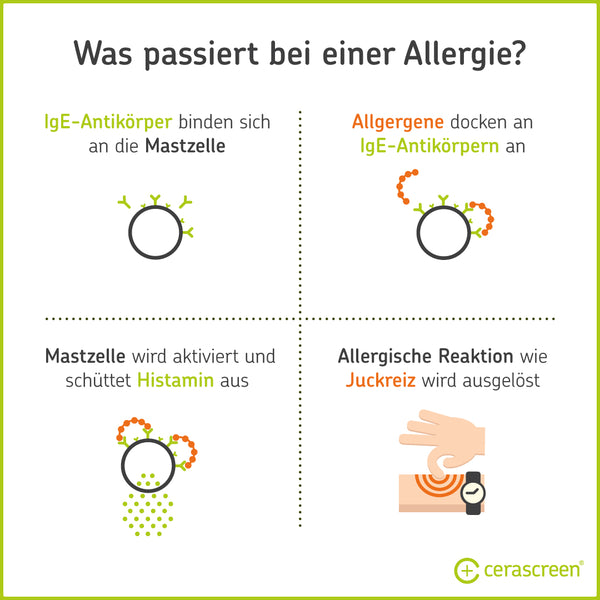
Eine Allergie beginnt immer mit einer Sensibilisierung gegen ein Allergen. Das bedeutet, dass der Körper bestimmte IgE-Antikörper in zu großer Menge produziert. Diese Immunglobuline (dafür steht das „Ig“) sind jeweils darauf spezialisiert, bestimmte Eindringlinge aus dem Körper fernzuhalten. So bekämpft das Immunsystem zum Beispiel Bakterien, Viren, Würmer und leider auch die harmlosen Allergene.
Die IgE-Antikörper binden sich an Rezeptoren auf den Mastzellen, Zellen des Immunsystems. Labore können die erhöhte Zahl von IgE-Antikörpern im Blut feststellen und die Antikörper den entsprechenden Allergenen zuordnen – so funktioniert ein Allergietest per Blutprobe. Kommt es nun erneut zum Kontakt mit dem Allergen, dockt das Allergen an die IgE-Antikörper an und bringt die Mastzelle dazu, Botenstoffe wie das Histamin auszuschütten. Das Histamin fördert Entzündungen und löst dadurch die unterschiedlichen Allergiesymptome aus. Kommt es auf diesem Wege nicht nur zur Sensibilisierung, sondern auch zu Beschwerden, sprechen wir von einer Allergie [4, 5]
Arten von Lebensmittelallergien
Experten unterscheiden bei Allergien zwischen verschiedenen Typen. Die häufigste Form der Allergie ist der Sofort-Typ, die Allergie Typ I, zu dem auch Lebensmittelallergien gehören. Dabei tritt die Reaktion direkt auf, nachdem Sie das Allergen zu sich genommen haben. Ein Erdnussallergiker spürt dann wenige Sekunden bis 20 Minuten nach dem Essen Symptome, wie eine pelzige Zunge und Hautausschlag [6]. Möglich sind auch verzögerte Sofortreaktionen, bei denen es nach vier bis sechs Stunden zu einer weiteren allergischen Reaktion kommt.
Gut zu wissen: Einige Lebensmittelallergien gehen im Erwachsenenalter von ganz alleine zurück. Milch- Ei-, Soja- und Weizenallergien etwa betreffen meist Kinder und verschwinden in 90 Prozent der Fälle wieder. Allergien gegen Nüsse, Fische und Schalentiere bleiben Betroffenen allerdings meist ihr ganzes Leben erhalten [7].
Wie entsteht eine Lebensmittelallergie?
Allergien werden heute als „Volkskrankheit“ bezeichnet. Die Zahl allergischer Erkrankungen hat in den letzten Jahrzehnten immer mehr zugenommen. Wissenschaftler*innen sind sich noch nicht ganz sicher, woran das liegt. Ein beliebter Erklärungsansatz ist die Hygiene-Hypothese, die einen Lebensstil fernab von Dreck und Keimen für die Ausbreitung der Allergien verantwortlich macht [8]. Doch auch genetische Faktoren spielen offenbar eine Rolle.
Werden Allergien vererbt?
In der Regel wird niemand mit einer Allergie geboren. Doch Menschen können eine vererbte Veranlagung zur Allergie haben. Sie haben ein deutlich höheres Risiko, eine Allergie zu entwickeln. Das gilt dann oft für Allergien im Allgemeinen, sprich: Die Kinder von Eltern mit Heuschnupfen sind anfällig für alle Allergien, egal ob gegen Pollen, Tierhaare oder Lebensmittel. Das gilt auch für andere sogenannte topische Erkrankungen, die eng mit Allergien zusammenhängen und oft gemeinsam mit ihnen auftreten, vor allem für Neurodermitis und Asthma [2, 7, 9].
Gut zu wissen: Als Säugling ist der Mutterleib unser Zuhause – und beeinflusst, wie unser Körper sich entwickelt. Deswegen kann auch die Ernährung der Mutter einen Einfluss auf die Entstehung von Allergien nehmen. Auch scheinen ein Kaiserschnitt und ein hohes Alter der Mutter das Risiko einer Lebensmittelallergie zu erhöhen [7].
Schützt Schmutz vor Allergien?
Die Hygiene-Hypothese beruht auf einer Beobachtung: Allergien kommen in Städten besonders häufig vor und sind bei Kindern, die auf einem Bauernhof aufgewachsen sind, wesentlich seltener.
Der Theorie zufolge trifft unser Immunsystem in den hygienischen Umgebungen, in denen wir uns in der westlichen Welt bewegen, zu selten auf Fremdkörper wie Krankheitserreger, Würmer und Parasiten. Die Abwehrkräfte haben nichts Sinnvolles zu tun und verwenden ihre Kräfte darauf, sich gegen harmlose Stoffe wie Lebensmittel und Pollen zu wehren – eine Allergie entsteht [2, 8, 10].
Gut zu wissen: Ob wir im Laufe des Lebens eine Allergie entwickeln, entscheidet sich in den ersten Lebensmonaten, vielleicht sogar schon im Mutterleib. Es kommt also darauf an, in welcher Umgebung sich Säuglinge am Anfang ihres Lebens befinden – spätere Urlaube auf dem Bauernhof werden keine Allergien verhindern.
Welche Rolle spielt der Darm bei der Allergieentstehung?
Die Darmflora (auch Mikrobiom genannt) beschreibt die Zusammensetzung der Milliarden von Bakterien, die in unserem Darm leben. Dieses Mikrobiom trägt von frühester Kindheit an entscheidend dazu bei, wie sich unser Immunsystem entwickelt. Forschende vermuten, dass unsere moderne Lebensweise sich auf die Darmbakterien auswirkt, und die wiederum einen Einfluss auf die Entstehung von Allergien haben [11].
Eine Studie aus Estland zeigte, dass estländische Kinder, die noch relativ häufig auf Bauernhöfen aufwachsen und viel Zeit draußen verbringen, eine wesentlich bessere Bakterienbesiedlung des Darms haben als Kinder aus Schweden, die seltener auf Bauernhöfen aufwachsen [12].
Schützt Muttermilch vor Allergien?
Damit sich das Immunsystem gesund entwickelt, ist es ideal, wenn Mütter ihren Säugling für mindestens vier Monate stillen. Noch bis vor wenigen Jahren wurden dabei strenge Ernährungsregeln empfohlen. Um das Allergierisiko des Kindes zu senken, sollten stillende Frauen mal auf Eier, mal auf Nüsse, Milchprodukte oder Weizenprodukte verzichten. Auch rieten Experten davon ab, Babybrei mit glutenhaltigen Getreiden anzurühren. Fisch war ebenso tabu wie zum Teil Sellerie oder Karotten.
Neue Studien haben diese Empfehlungen um 180 Grad gedreht. Sie zeigten, dass Kinder Lebensmittel eher vertragen, wenn sie bereits im Mutterleib oder in der Stillzeit mit ihnen in Kontakt gekommen sind [13]. Das gilt natürlich nur, wenn das Kind nicht schon eine Allergie entwickelt hat!
Gut zu wissen: Hat Ihr Säuglinge eine Lebensmittelallergie, müssen auch Sie als Mutter das entsprechende Lebensmittel während der Stillzeit meiden.
Wie kann man einer Allergie vorbeugen?
Die Entstehung einer Allergie ist ein komplexer Vorgang, den Wissenschaftler*innen noch immer nicht zu hundert Prozent verstanden haben. Verbindliche Tipps, mit denen Sie einer Allergie vorbeugen können, gibt es dementsprechend nicht.
Die ärztlichen Leitlinien geben aber Empfehlungen, die eine Allergie etwas weniger wahrscheinlich machen können. Sie richten sich an „Risikofamilien“, also an Familien, in denen schon allergische Erkrankungen, Neurodermitis oder Asthma vorkommen. Zu den Empfehlungen gehören [14]:
- Mutter und Kind sollten nicht auf Allergene in der Ernährung verzichten, auch der Konsum von Fisch durch die Mutter kann schützend wirken.
- Ab der Schwangerschaft sollten Mütter Tabakrauch meiden.
- Schwangere, Stillende und Kinder sollten nicht mit Schimmelpilzen in Berührung kommen.
- Haustiere sind kein Problem, sie können das Allergierisiko unter Umständen sogar senken – außer das Kind hat bereits ein hohes Risiko, Allergien zu entwickeln. In diesem Fall sollten Sie keine Katze halten.
- Sie sollten sich möglichst wenig Autoabgasen aussetzen
Lebensmittel, die Allergien auslösen
170 Lebensmittel gelten als Allergene, doch die meisten Reaktionen werden durch einige wenige Nahrungsmittel ausgelöst. Die häufigsten Allergieauslöser sind Kuhmilch, Eier, Erdnüsse, Nüsse, Soja, Weizen, Fisch und Schalentiere [15, 16].
Kuhmilchallergie
Die Milchallergie ist die häufigste Nahrungsmittelallergie [17]. Sie entwickelt sich in der Regel in der Kindheit und verschwindet meistens im Schulalter wieder. Kuhmilchallergiker reagieren auf alle Milchprodukte, also auch auf Käse, Joghurt, Butter und Sahne, 92 Prozent sind auch gegen Ziegenmilch allergisch [18]. Menschen mit Kuhmilchreaktionen sollten auch Produkte aus Ziegen- und Schafsmilch meiden [19].
Wichtig: Eine Allergie gegen Kuhmilch ist eine völlig andere Erkrankung als eine Laktoseintoleranz.
Hühnereiallergie
Die Hühnereiallergie ist nach der Kuhmilchallergie die zweithäufigste Lebensmittelallergie im Kindesalter. Auch sie wächst sich bis zum Erwachsenenalter oft heraus [15].
Gut zu wissen: Einige Lebensmittel haben ein niedrigeres Potential, Allergien zu verursachen, wenn Sie sie kochen. Viele Allergiker vertragen zum Beispiel stark erhitzte Milch oder zum Backen verwendete Eier deutlich besser. Erdnüsse wiederum haben sogar ein höheres Allergiepotential, wenn sie geröstet wurden [20-22].
Nussallergie
Bei der Nussallergie unterscheiden Mediziner zwischen Allergien gegen Erdnüsse – die eigentlich Hülsenfrüchte sind – und anderen Nüssen, die sie als Baumnüsse bezeichnen. Alle Nussallergien neigen dazu, relativ häufig heftige Reaktionen bis hin zum anaphylaktischen Schock auszulösen [23,24].
Fisch- und Schalentierallergie
Eine Fischallergie zeigt sich oft erst im Erwachsenenalter. Betroffene vertragen meist alle Sorten Fisch nicht. Dafür könne die meisten Fisch-Allergiker problemlos Schalentiere essen und umgekehrt.
Eine Schalentierallergie entwickelt sich ebenfalls üblicherweise während des Erwachsenenalters. Zu den Schaltentiere gehören alle Krustentiere, einschließlich Krabben und Hummer, Mollusken (Schnecken) einschließlich Austern, Jakobsmuscheln und Tintenfische sowie Insekten wie Kakerlaken und Heuschrecken. Da Hausstaubmilben Schalentiere sind, entwickeln Schalentierallergiker häufig auch eine Hausstauballergie [18].
Weizenallergie
Eine Weizenallergie entwickelt sich am häufigsten im Kindesalter und legt sich für gewöhnlich vor dem Erwachsenenalter wieder [7]. 20 Prozent der Weizenallergiker zeigen Kreuzreaktionen zu anderen Getreidesorten wie Dinkel und Roggen [18]. Sie sollten aber nicht auf Verdacht auf sämtliches Getreide verzichten – das schränkt Ihre Ernährung viel zu sehr ein. Führen Sie im Zweifelsfall lieber einen Allergietest durch. Am besten stellen Sie durch einen Provokationstest sicher, was Sie wirklich vertragen.
Wichtig: Eine Weizenallergie ist keine Zöliakie! Sie können als Weizenallergiker glutenhaltige Lebensmittel verzehren, solange sie keinen Weizen enthalten.
Gewürzallergie
Gewürze kommen in allen möglichen verarbeiteten Lebensmitteln, Kosmetika und Zahnpflegeprodukten vor. Sie müssen allerdings nicht auf der Verpackung gekennzeichnet sein. Das macht es Allergikern schwer, bestimmte Gewürze zu vermeiden. Allerdings sind Gewürzallergien relativ selten. Am häufigsten sind noch Allergien gegen Zimt und Knoblauch, seltener kommen beispielsweise Reaktionen auf schwarzen Pfeffer und Vanille vor [25].
Kreuzallergien
Nicht das ganze Lebensmittel löst eine allergische Reaktion aus, sondern die Allergene darin, bestimmte Eiweißstoffe. Manchmal ähneln sich verschiedene dieser Proteine so sehr, dass der Körper sie nicht auseinanderhalten kann. In diesem Fall kann es zu einer Kreuzreaktion kommen: Der Körper ist auf ein Allergen sensibilisiert, reagiert aber auch auf das andere. Das passiert zwischen Lebensmitteln – wer gegen Pfirsiche allergisch ist, reagiert oft auch auf Äpfel. Es kann aber auch vorkommen, dass eine Pollenallergie zur Kreuzreaktion mit Obst, Gemüse und Nüssen führt. Und sogar Latex löst häufig Kreuzallergien aus – gegenüber Kiwis, Bananen und Avodacos.
Tabelle: Lebensmittel und ihre möglichen Kreuzallergien [15]:
|
Allergisch gegen |
Kreuzreaktion auf |
Risiko der Kreuzallergie |
|
Kuhmilch |
Ziegenmilch |
92 Prozent |
|
Cantaloupe-Melonen |
Wassermelonen, Bananen, Avocados |
92 Prozent |
|
Shrimps |
Krabben, Hummer |
75 Prozent |
|
Pfirsiche |
Äpfel, Pflaumen, Kirschen, Birnen |
55 Prozent |
|
Pollen |
Äpfel, Pfirsiche, Honigmelonen |
55 Prozent |
|
Lachs |
Schwertfische, Seezungen |
50 Prozent |
|
Walnüsse |
Paranüsse, Cashews, Haselnüsse |
37 Prozent |
|
Latex |
Kiwis, Bananen, Avocados |
35 Prozent |
|
Weizen |
Gerste, Roggen |
20 Prozent |
Lebensmittelallergie - Symptome
Es gibt eine Vielzahl von Symptomen, die auf eine Allergie oder Unverträglichkeit hinweisen können. Manche sind leicht und kaum zu bemerken, andere sind nicht zu übersehen und wieder andere fallen sehr schwer aus, wie der allergische Schock. Lebensmittelallergien betreffen längst nicht immer nur den Mund und den Magen-Darm-Trakt, sondern auch die Haut und die Atemwege [2, 6].
Welche Symptome treten bei Lebensmittelallergien auf?
Bei allergischen Reaktionen kommt es häufig zu den folgenden Symptomen:
- Rötungen und Quaddeln auf der Haut (Nesselfieber)
- Durchfall, Erbrechen und Bauchschmerzen
- Brennen in der Mundhöhle, Schwellungen der Schleimhäute und Zunge
- Atemnot bis hin zu allergischem Asthma
- Blutdruckabfall

Extremfall: Allergischer Schock
Die heftigste Form einer allergischen Reaktion ist der allergische Schock, auch anaphylaktischer Schock genannt. Die Ursache sind meist Insektengifte, Medikamente und, vor allem bei Kindern, Lebensmittel. Unter den Lebensmitteln sind es wiederum häufig Nüsse, Soja, Schalentiere, Milch und Eier, die einen Schock auslösen.
Beim allergischen Schock werden große Mengen Histamin freigesetzt, was zu einer starken Erweiterung der Blutgefäße führt. Der Blutdruck sinkt dadurch rapide ab, es kommt zu Schwindel, Ohnmacht und im schlimmsten Fall sogar zum Tod.
Ist die Gefahr eines Schocks bekannt, sollten Sie deshalb schnell reagieren, wenn stärkere Allergiesymptome auftreten, und umgehend den Notarzt rufen. Bis der Notarzt eintrifft, sollte der Betroffene in die Schocklage gebracht werden, also sich hinlegen und die Beine hochlagern. Risikopatienten tragen oft auch ein Notfallset mit sich, dass einen Adrenalin-Pen enthält. Dieses Notfallmedikament kann dafür sorgen, dass der Schock wieder abklingt [4, 5].
Gut zu wissen: Je nach Stärke einer Allergie genügen manchmal schon kleinste Mengen eines Allergens, um einen allergischen Schock auszulösen – wie die Reste von Nüssen an den Lippen des Partners oder Spuren von Soja an bestimmten Lebensmitteln [4, 5].
Allergieverstärkende Faktoren
Nur weil Sie eine Allergie haben, reagieren Sie noch nicht automatisch auf das kleinste Anzeichen des Allergens. Es gibt eine sogenannte Reaktionsschwelle, also eine bestimmte Menge des Allergens, ab der es zu Beschwerden kommt. Erdnussallergiker haben zum Beispiel häufig eine sehr niedrige Reaktionsschwelle, bei ihnen genügt schon ein kleiner Krümel Erdnuss, um für eine pelzige Zunge und einen angeschwollenen Hals zu sorgen.
Stress, Sport und Infekte können Ihre Reaktionsschwelle herabsetzen. Dadurch wird es wahrscheinlicher, dass Sie eine allergische Reaktion erleiden.
Sport und Allergien. Während oder direkt nach dem Sport ist das Risiko einer allergischen Reaktion erhöht. Dieses Phänomen hat sogar einen Namen: belastungsinduzierte Anaphylaxie (EIA). Essen Sie direkt vor dem Sport ein Lebensmittel, gegen das Sie allergisch sind, können Sie Nesselsucht und Juckreiz bekommen oder sich benommen fühlen. Sie sollten Ihre Nahrungsmittelallergene mindestens vier bis fünf Stunden vor jedem Training meiden [26].
Stress und Allergien. Studien zufolge kann Stress die Symptome einer Allergie verschlimmern und häufiger auftreten lassen. Leiden Sie unter einer Allergie und sind häufig gestresst, lohnt es sich also, gezielt Entspannung zu suchen. Dabei helfen können Entspannungstechniken wie Yoga, Autogenes Training und Progressive Muskelentspannung.
Infekte und Allergien. Auch Infekte wie Grippe oder Erkältung können Allergien verstärken. Erhöhte Temperaturen führen zu einer starken Blutzirkulation, was wiederum mehr Allergen ins Blut geraten lässt. Bei Infektionen im Magen-Darm-Trakt kommt erschwerend hinzu, dass eine größere Menge unverdauter Proteine die Schleimhaut durchquert. Dadurch treffen diese Proteine auf das sensibilisierte Immunsystem und lösen eher eine allergische Reaktion aus [27].
Unter Wissenschaftler*innenn wird Alkohol als allergieverstärkender Faktor diskutiert. In einigen Fallstudien verschlimmerten sich Allergiesymptome unter Alkoholeinfluss, außerdem ist bei Alkoholikern die Zahl der IgE-Antikörper erhöht. Schlüssige wissenschaftliche Belege für diese Theorie gibt es aber noch nicht [27].
Lebensmittelallergie testen
Sie vermuten, dass Sie bestimmte Lebensmittel nicht vertragen, weil sich immer nach dem Essen Symptome wie Hautausschläge, eine pelzige Zunge oder Magen-Darm-Beschwerden einstellen? Dann kann es sich lohnen, auf eine Lebensmittelallergie zu testen. Es gibt vier gängige Gesundheitstests, mit denen Allergien erkannt werden können [28]:
- Prick-Test
- Bluttest auf IgE-Antikörper
- Eliminationsdiät
- Oraler Provokationstest
Prick- und Bluttest liefern Hinweise auf eine Sensibilisierung gegenüber bestimmten Allergenen. Eliminationsdiät und Provokationstest dienen dazu, herauszufinden, ob hinter der Sensibilisierung auch eine Allergie mit Beschwerden steckt.
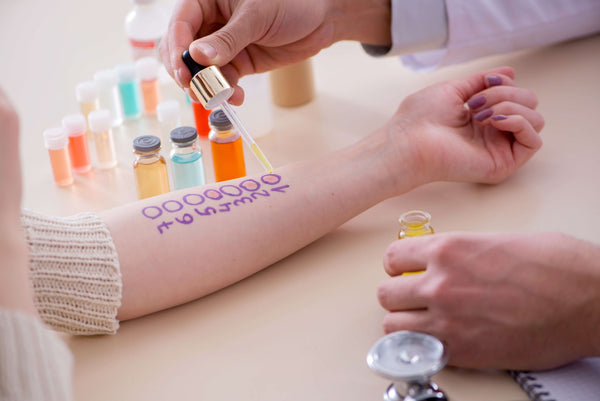
Prick-Test
Bei einem Pricktest ritzt ein Arzt Ihnen in Flüssigkeit gelöste Allergene unter die Haut, meist am Unterarm oder Rücken. Bilden sich an einer Stelle Quaddeln, weist das darauf hin, dass gegen das an dieser Stelle eingebrachte Allergen eine Sensibilisierung besteht.
Der Prick-Test liefert schnell erste Ergebnisse und ist nicht schmerzhaft – kann aber im Nachhinein zu starkem Juckreiz führen [14].
IgE-Bluttest auf Allergien
Labore können im Blut nach spezifischen IgE-Antikörpern suchen. "Spezifisch" bedeutet dabei, dass es sich um Antikörper handelt, die auf ganz bestimmte Allergene abgerichtet sind. Solche Lebensmittelallergie-Tests können Sie in einer Arztpraxis durchführen lassen, mittlerweile sind aber auch Testkits für zuhause erhältlich, bei denen Sie sich selbst die Probe entnehmen und sie an ein Labor schicken.
Der Vorteil eines solchen Bluttests ist, dass Sie mit einer Blutprobe die Reaktion Ihres Körpers auf viele verschiedene Lebensmittel untersuchen können. Kommen spezifische Antikörper besonders häufig in Ihrem Blut vor, sind Sie gegen das dazugehörige Allergen sensibilisiert.
Das kann ein Anhaltspunkt sein – es bedeutet allerdings noch nicht, dass Sie eine Allergie haben! Manche Menschen haben eine erhöhte Zahl bestimmter IgE-Antikörper, aber keine allergische Reaktionen. Eine gesicherte Allergie-Diagnose dürfen nur Ärzt*innen stellen. Sie verbinden das Ergebnis des IgE-Tests mit einer Anamnese, also dem Abfragen von Symptomen und Gesundheitszustand.
Eine Allergie liegt nur dann vor, wenn Sie sensibilisiert sind und zudem Beschwerden auftreten, wenn Sie das betreffende Lebensmittel zu sich nehmen. In manchen Fällen sind die Reaktionen bei einer Lebensmittelallergie relativ eindeutig und heftig. In anderen treten die Reaktionen verzögert auf oder sind schwierig zu deuten. Ärzt*innen können in solchen Fällen auch eine Eliminationsdiät empfehlen oder einen Provokationstest durchführen [14].
Eliminationsdiät
Bei einer Eleminationsdiät streichen Sie Lebensmittel, die Sie als Allergieauslöser verdächtigen, aus Ihrem Speiseplan. Eine solche Diät ist häufig die erste Maßnahme, die auch Ärzt*innen verordnen, wenn ein Prick-Test oder Bluttest eine Sensibilisierung ergibt.
Sie sollten die Eliminationsdiät nicht länger als zwei bis vier Wochen durchführen, wenn Sie Lebensmittelallergien auf die Schliche kommen wollen, und immer nur für ein Lebensmittel gleichzeitig. In dieser Zeit sollten bereits erste Effekte erkennbar sein, wenn Sie gegen das Nahrungsmittel allergisch sind – oft sind sogar sehr schnell Veränderungen spürbar [28].
Provokationstest
Der Provokationstests kann eine Nahrungsmittelallergie endgültig bestätigen. Dieser Test muss immer von einer Ärztin oder einem Arzt durchgeführt werden, da das Risiko eines allergischen Schocks besteht. Der Arzt verabreicht Ihnen das Lebensmittel, auf das getestet werden soll, und beobachtet, ob sich Reaktionen einstellen. Kommt es zu keinerlei Symptomen, liegt auch keine Allergie vor.
Lebensmittelallergie - Therapie
Lebensmittelallergien lassen sich nicht im eigentlichen Sinne therapieren. Wer sie einmal hat, muss mit ihr leben, solange sie nicht von alleine wieder verschwindet. Doch Sie können auf Grundlage einer verlässlichen Diagnose die Auslöser meiden, schlimmere Beschwerden mit Medikamenten lindern und sich mit einem Notfallset für den anaphylaktischen Schock wappnen.
Auslöser vermeiden und ausgewogen ernähren
Es liegt nahe: Haben Sie eine Lebensmittelallergie, sollten Sie das betreffende Nahrungsmittel nicht mehr zu sich nehmen – auch nicht in kleinen Mengen. Geht die Allergie mit schweren Beschwerden einher oder besteht sogar die Gefahr eines allergischen Schocks, sollten Sie aufmerksam die Inhaltsstoffe auf den Verpackungen studieren. Gerade stark verarbeitete Lebensmittel enthalten oft Zutaten, die man nicht unbedingt erwarten würde.
Eine EU-Verordnung verpflichtet Lebensmittel-Hersteller dazu, die 14 häufigsten Auslöser von Allergien und Unverträglichkeiten auf ihren Produkten fett zu kennzeichnen: Glutenhaltiges Getreide, Krebstiere, Eier, Fisch, Erdnüsse, Sojabohnen, Milchprodukte, Schalenfrüchte (Nüsse), Sellerie, Senf, Sesamsamen, Schwefeldioxid und Sulfite, Lupinen, Weichtiere. Die Bezeichnung „Kann Spuren enthalten“ ist nicht geregelt, die Hersteller nutzen sie freiwillig.
Vertragen Sie nur ein, zwei Lebensmittel nicht, ist es oft einfach, sie aus dem Speiseplan zu streichen und zu ersetzen. Gibt es bei Ihnen oder in Ihrer Familie viele Lebensmittelallergien, wird es allerdings schnell kompliziert. Experten empfehlen in einem solchen Fall eine Ernährungsberatung. Darin lernen Sie, wie Sie Allergene umgehen und trotzdem für eine ausgewogene Ernährung sorgen.
Medikamente: Antihistaminika
Die auch als Anti-Allergie-Tabletten bekannten Antihistaminika schwächen die Wirkung des Botenstoffs Histamin ab oder heben sie auf. Auf diese Weise können sie allergische Reaktionen am ganzen Körper zurückgehen lassen. Sie kommen bei Heuschnupfen zum Einsatz, können aber auch leichtere Beschwerden einer Lebensmittelallergie lindern, wie Hautausschläge, Gaumenjucken und Übelkeit. Die gängigsten Wirkstoffe sind Cetirizin und Loratadin, sie sind als Tropfen und Tabletten rezeptfrei in Apotheken erhältlich.
Bei einem allergischen Schock genügt die Wirkung der Antihstaminika allerdings in der Regel nicht. Deswegen haben Menschen mit starker Allergie gegen gefährlichere Allergene wie Nüsse und Schalentiere oft ein Notfallset dabei. Das Notfallset enthält einen Adrenalin-Pen, der in den Oberschenkel injiziert wird, Glukokortikoide und, für Asthmatiker, auch ein Inhalations-Spray.
Lebensmittelunverträglichkeiten
Eine Lebensmittelallergie ist, so ist es definiert, immer eine Reaktion des Immunsystems, bei der bestimmte Antikörper eine Rolle spielen, meist die IgE-Antikörper. Davon unterscheiden lassen sich Lebensmittel-Unverträglichkeiten, die nicht-immunologische Reaktionen auf Lebensmittel hervorrufen. Statt Unverträglichkeit wird oft auch der Begriff Intoleranz verwendet.
Zu den Unverträglichkeiten gehören unter anderem die Zöliakie (Glutensensitivität), Intoleranzen gegenüber Laktose, Fruktose, Sorbit und Histamin sowie IgG4-vermittelte Unverträglichkeiten. 15 bis 20 Prozent der Weltbevölkerung sind Experten zufolge von Unverträglichkeiten betroffen, Frauen häufiger als Männer [3,29]. Die Ursachen einer Intoleranz sind nicht immer eindeutig, mögliche Faktoren sind die genetische Veranlagung und Umwelteinflüsse [30].
Viele Menschen glauben, eine Unverträglichkeit gegenüber Lebensmitteln zu haben – in Wirklichkeit trifft das aber nur auf einen Bruchteil von ihnen zu. In einer Umfrage in Großbritannien waren 20 Prozent der Menschen der Überzeugung, dass es in ihrem Haushalt Lebensmittelunverträglichkeiten gibt. Untersuchungen zeigten dann aber, dass von diesen 20 Prozent lediglich zwei Prozent von echten Unverträglichkeiten betroffen waren [3].
Welche Symptome gehen mit Unverträglichkeiten einher?
Unverträglichkeiten äußern sich im Gegensatz zu Allergien üblicherweise zeitverzögert. Essen Sie etwas, das Sie nicht vertragen, kann es Stunden dauern, bis sich die Beschwerden einstellen. Das macht es oft schwer, eine Unverträglichkeit zu erkennen und herauszufinden, welches Lebensmittel dahintersteckt.
Die Symptome einer Unverträglichkeit äußern sich meist im Magen-Darm-Bereich. Vor allem unangenehme Blähungen sind typisch, es kann aber auch zu Übelkeit, Verstopfungen, Durchfall und Erbrechen kommen. Weitere mögliche Symptome sind [31]:
- Kopfschmerzen und Migräne
- Pfeifende Atemgeräusche und eine laufende Nase
- Hautausschläge
- Abgeschlagenheit
Häufige Lebensmittel-Intoleranzen
Eine Reihe von Unverträglichkeiten verstehen Wissenschaftler*innen heute schon mehr oder weniger gut. Wir wissen in etwa, was dabei im Darm vor sich geht und warum Betroffene bestimmte Lebensmittel nicht mehr vertragen. Gut erforscht sind die Intoleranzen gegenüber Laktose, Fruktose, Sorbit, Histamin sowie die Zöliakie.
Laktose-Intoleranz
Die wohl häufigste Unverträglichkeit ist die gegenüber dem Milchzucker, die Laktoseintoleranz. Der Milchzucker Laktose kommt in Milch und vielen Milchprodukten vor. In Österreich betrifft die Laktose-Intoleranz bis zu 15 Prozent der Menschen. In anderen Regionen, vor allem in Asien, ist sie noch häufiger. Bei Betroffen kommt ein bestimmtes Enzym, das die Laktose aufspaltet, im Darm zu selten vor. Der Körper kann den Milchzucker nicht richtig verarbeiten, was Blähungen und Bauchschmerzen mit sich bringt.
Fructose- und Sorbitintoleranz
Wer eine Fructoseintoleranz hat, verträgt den Fruchtzucker Fruktose nicht. Tatsächlich ist eine Fructoseintoleranz im eigentlichen Sinne sehr selten. Häufiger ist eine Fructosemalabsorption, oft auch einfach Fructoseunverträglichkeit genannt.
Die Fruktose verleiht Obst seine Süße, kommt aber auch in einigen Gemüsesorten vor. Wenn wir Menschen Fructose essen, befördert ein Transporteiweiß den Fruchtzucker aus dem Darm ins Blut. Bei einer Fruktose-Intoleranz funktioniert dieses Transporteiweiß nicht ordnungsgemäß, der Darm kann die Fruktose nicht richtig abbauen. Die Folge: Der Fruchtzucker wird weiter hinten im Verdauungstrakt von Bakterien abgebaut, die dabei Wasserstoff- und Methan-Gase abgeben. Das führt zu Symptomen von Blähungen und Bauchschmerzen bis zu Müdigkeit und Stimmungsschwankungen [7].
Ähnlich verläuft eine Sorbitintoleranz – hier kann der Darm den Zuckeraustauschstoff Sorbit nicht richtig verarbeiten [8].
Glutenunverträglichkeit (Zöliakie)
Bei einer Zöliakie löst das Klebereiweiß Gluten eine Immunreaktion aus, die zu Entzündungen in der Darmschleimhaut führt und dadurch vor allem zu Magen-Darm-Beschwerden und langfristig zu Nährstoffmangel und Folgeerkrankungen wie Osteoporose und Blutarmut. Gluten kommt in vielen Getreidesorten vor, zum Beispiel in Weizen, Dinkel und Roggen, und in zahlreichen Fertigprodukten – zum Leidwesen der Betroffenen, die sich komplett glutenfrei ernähren müssen.
Histamin-Intoleranz
Die Histamin-Intoleranz wird auch als Pseudoallergie bezeichnet. Mit einer Lebensmittelallergie hat sie gemeinsam, dass der Botenstoff Histamin zu Beschwerden wie Hautrötungen, Blähungen, Schwindel und einer laufenden Nase führt. Doch während bei der Allergie unsere Immunzellen zu viel Histamin ausschütten, kommt bei der Histamin-Intoleranz ein bestimmtes Enzym, das Histamin aus der Nahrung abbaut, im Darm und Blut zu selten vor. Histaminreiche Lebensmittel wie Rotwein, lange gereifter Käse und getrocknete Wurst lösen dann die Symptome aus.
Symptome einer Unverträglichkeit können auch auf die Psyche zurückgehen. Zum Beispiel kann es passieren, dass Ihr Gehirn traumatische Erinnerungen mit einem bestimmten Lebensmittel in Verbindung bringt. Manchmal reagiert der Körper dann mit psychosomatischen Beschwerden, wenn Sie das Lebensmittel erneut verzehren [3].
IgG4-vermittelte Unverträglichkeiten
Neben den IgE-Antikörpern hat das Immunsystem noch weitere Werkzeuge im Koffer, unter anderem die IgG4-Antikörper, die Immunglobuline G4. Unser Körper produziert unterschiedliche IgG4-Antikörper auch für alle möglichen Lebensmittel, die wir verzehren.
Einer alternativmedizinischen Theorie zufolge steigt die Produktion bestimmter IgG4-Antikörper umso mehr an, wenn wir ein Lebensmittel nicht vertragen. Das könnte dann verschiedene Abwehr- und Entzündungsreaktionen zur Folge haben. Es komme zu einer IgG4-vermittelten Unverträglichkeit. Die Reaktionen und die damit verbundenen Beschwerden würden dabei zeitverzögert auftreten, teilweise erst Stunden oder Tage, nachdem Sie das Lebensmittel gegessen haben.
IgG4-Werte testen
Die Anzahl der IgG4-Antikörper lässt sich mit einem Bluttest feststellen. Eine hohe Zahl von Antikörpern, die auf ein bestimmtes Lebensmittel abzielen, können der Theorie zufolge ein Hinweis auf eine Unverträglichkeit sein [29].
IgG4-Unverträglichkeitstests sind allerdings umstritten: Forschende und Fachgesellschaften kritisieren, die IgG4-Konzentration lasse lediglich Aussagen darüber zu, inwiefern bestimmte Lebensmittel gegessen wurden. Über mögliche Unverträglichkeiten würden Sie nichts aussagen, sondern sogar eher eine Immuntoleranz anzeigen. Bislang gab es noch keine groß angelegte Studie, die den Zusammenhang zwischen IgG4-Werten und Lebensmittelreaktionen belegen konnte [3, 29].
Intoleranzen gegenüber Histamin, Laktose, Fruktose und Sorbit sowie eine Zöliakie lassen sich nicht durch einen IgG4-Unverträglichkeitstest feststellen. Dafür sind jeweils andere Blut- oder Atemgasttests nötig.
Wie gehe ich mit IgG4-Testergebnissen um?
Eine erhöhte Zahl von IgG4-Antikörpern bedeutet noch nicht, dass Sie ein Lebensmittel nicht vertragen. Sie können aber auf die im Test ermittelten Lebensmittel gezielt aus Ihrer Ernährung weglassen und prüfen, ob sich Ihre Beschwerden verbessern. Zeigt Ihnen der Test eine deutliche Reaktion auf ein Nahrungsmittel, streichen Sie es für zwei Wochen aus Ihrem Speiseplan. Verbessern sich Ihre Symptome daraufhin, ist das ein Hinweis, dass eine Unverträglichkeit bestehen könnte. Sie können dann für die nächsten sechs Monate auf das Lebensmittel verzichten. Versuchen Sie danach, es langsam wieder in Ihre Ernährung aufzunehmen.
Eine Alternative ist die sogenannte Rotationsdiät. Mit dieser Diät können Sie mehrere potentielle Unverträglichkeits-Auslöser auslassen. Dazu essen Sie die Lebensmittel, auf die Sie im IgG4-Test reagiert haben, nur alle vier Tage. In der Zwischenzeit kann sich Ihr Darm erholen. Diese Rotation kann bereits dazu führen, dass die Beschwerden deutlich zurückgehen.
Lebensmittelreaktionen: Auf einen Blick
Was ist eine Lebensmittelallergie?
Bei einer Lebensmittelallergie bekämpfen unsere Abwehrkräfte harmlose Eiweißstoffe, die sich in Nahrungsmitteln befinden, sogenannte Allergene. Die Mastzellen unseres Immunsystems schütten Histamin aus, das Entzündungen verursacht uns so Beschwerden am ganzen Körper auslösen kann.
Welche Symptome hat eine Lebensmittelallergie?
Eine Lebensmittelallergie kann sich durch Magen-Darm-Beschwerden, Gaumenjucken und eine pelzige Zunge äußern. Häufig sind aber auch Rötungen, Juckreiz und Ausschläge auf der Haut sowie Atemwegsbeschwerden bis hin zum Asthma. In seltenen Fällen kann es zu einem Abfall des Blutdrucks kommen und zu einem anaphylaktischen Schock.
Welche Lebensmittel lösen eine Allergie aus?
Theoretisch können sehr viele Lebensmittel Allergien auslösen. In der Praxis sind aber einige wenige Nahrungsmittel für mehr als 90 Prozent der Allergien verantwortlich. Dazu gehören Kuhmilch, Eier, Erdnüsse, Nüsse, Soja, Weizen, Fische und Schalentiere.
Wie erkenne ich eine Lebensmittelallergie?
Bei Verdacht auf Lebensmittelallergie können Sie unter anderem einen Bluttest machen. Der Test ermittelt die Anzahl bestimmter IgE-Antikörper im Blut. Ist ein IgE-Wert erhöht, besteht eine Sensibilisierung gegenüber dem mit dem Antikörper zusammenhängenden Lebensmittel.
Meiden Sie das Lebensmittel anschließend zeitweise, um zu prüfen, ob Ihre Beschwerden zurückgehen.
Was ist eine Lebensmittelunverträglichkeit?
Bei einer Unverträglichkeit, auch Intoleranz genannt, entstehen Beschwerden nicht durch Immunreaktionen wie bei einer Allergie. Häufig hat stattdessen der Darm Probleme, bestimmte Bestandteile von Nahrungsmitteln zu verarbeiten, zum Beispiel Gluten, Histamin, Laktose oder Fruktose.
Was sind die Symptome einer Lebensmittelunverträglichkeit?
Im Gegensatz zu einer Lebensmittelallergie zeigt sich eine Unverträglichkeit oft nicht unmittelbar. Symptome treten manchmal erst nach Stunden oder Tagen auf.
Typische Symptome sind Magen-Darm-Beschwerden, vor allem Blähungen, Kopfschmerzen und Migräne, eine laufende Nase, Hautausschläge und Abgeschlagenheit.
Was ist eine IgG4-vermittelte Lebensmittelunverträglichkeit?
Die IgG4-Antikörper des Immunsystems können Theorien zufolge einen Hinweis liefern auf Unverträglichkeiten gegenüber Lebensmitteln. Mithilfe der IgG4-Werte aus einer Blutprobe können Sie Auslass- und Rotationsdiäten angehen, die mehr Ausschluss über Unverträglichkeiten geben und die Beschwerden zurückgehen lassen können.
Quellen
[1] W. W. Acker u. a., „Prevalence of food allergies and intolerances documented in electronic health records“, J. Allergy Clin. Immunol., Bd. 140, Nr. 6, S. 1587-1591.e1, Dez. 2017.
[2] Österreichische Gesellschaft für Ernährung, „Nahrungsmittelallergien“. https://www.oege.at/index.php/bildung-information/diaetetik/allergien-unvertraeglichkeiten/55-bildung-information/diaetetik/allergien-unvertraeglichkeiten/1822-nahrungsmittelallergien (zugegriffen Aug. 18, 2020)
[3] M. C. E. Lomer, „Review article: the aetiology, diagnosis, mechanisms and clinical evidence for food intolerance“, Aliment. Pharmacol. Ther., Bd. 41, Nr. 3, S. 262–275, 2015.
[4] I. Skypala, „Adverse food reactions--an emerging issue for adults“, J. Am. Diet. Assoc., Bd. 111, Nr. 12, S. 1877–1891, Dez. 2011.
[5] I. M. Roitt, J. Brostoff, und D. K. Male, Hrsg., Kurzes Lehrbuch der Immunologie, 3., neubearb. Aufl. Stuttgart: Thieme, 1995.
[6] H. Kasper, Ernährungsmedizin und Diätetik, 12. Aufl. Urban & Fischer Verlag/Elsevier GmbH, 2014.
[7] B. Björkstén, „Genetic and environmental risk factors for the development of food allergy“, Curr. Opin. Allergy Clin. Immunol., Bd. 5, Nr. 3, S. 249–253, Juni 2005.
[8] D. Graham-Rowe, „Lifestyle: When allergies go west“, Nature, Bd. 479, Nr. 7374, S. S2–S4, Nov. 2011.
[9] J. A. Boyce u. a., „Guidelines for the diagnosis and management of food allergy in the United States: summary of the NIAID-Sponsored Expert Panel Report“, Nutr. Burbank Los Angel. Cty. Calif, Bd. 27, Nr. 2, S. 253–267, Feb. 2011.
[10] A. L. Naleway, „Asthma and Atopy in Rural Children: Is Farming Protective?“, Clin. Med. Res., Bd. 2, Nr. 1, S. 5–12, Feb. 2004.
[11] J. Molloy, K. Allen, F. Collier, M. L. K. Tang, A. C. Ward, und P. Vuillermin, „The Potential Link between Gut Microbiota and IgE-Mediated Food Allergy in Early Life“, Int. J. Environ. Res. Public. Health, Bd. 10, Nr. 12, S. 7235–7256, Dez. 2013.
[12] E. Sepp, K. Julge, M. Vasar, P. Naaber, B. Björksten, und M. Mikelsaar, „Intestinal microflora of Estonian and Swedish infants“, Acta Paediatr. Oslo Nor. 1992, Bd. 86, Nr. 9, S. 956–961, Sep. 1997.
[13] „S3-Leitlinie Allergieprävention - Update 2014. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI) und der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ)“. 2014
[14] „S2-Leitlinie Management IgE-vermittelter Nahrungsmittelallergien“. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI). 2015
[15] B. Y. Patel und G. W. Volcheck, „Food Allergy: Common Causes, Diagnosis, and Treatment“, Mayo Clin. Proc., Bd. 90, Nr. 10, S. 1411–1419, Okt. 2015.
[16] A. W. Burks u. a., „ICON: food allergy“, J. Allergy Clin. Immunol., Bd. 129, Nr. 4, S. 906–920, Apr. 2012.
[17] E. C. McGowan und C. A. Keet, „Prevalence of self-reported food allergy in the National Health and Nutrition Examination Survey (NHANES) 2007-2010“, J. Allergy Clin. Immunol., Bd. 132, Nr. 5, S. 1216-1219.e5, Nov. 2013.
[18] S. H. Sicherer, „Clinical implications of cross-reactive food allergens“, J. Allergy Clin. Immunol., Bd. 108, Nr. 6, S. 881–890, Dez. 2001.
[19] H. A. Sampson u. a., „Food allergy: a practice parameter update-2014“, J. Allergy Clin. Immunol., Bd. 134, Nr. 5, S. 1016-1025.e43, Nov. 2014.
[20] A. Nowak-Wegrzyn und A. Fiocchi, „Rare, medium, or well done? The effect of heating and food matrix on food protein allergenicity“, Curr. Opin. Allergy Clin. Immunol., Bd. 9, Nr. 3, S. 234–237, Juni 2009.
[21] A. Nowak-Wegrzyn u. a., „Tolerance to extensively heated milk in children with cow’s milk allergy“, J. Allergy Clin. Immunol., Bd. 122, Nr. 2, S. 342–347, 347.e1–2, Aug. 2008.
[22] N. J. Osborne u. a., „Prevalence of challenge-proven IgE-mediated food allergy using population-based sampling and predetermined challenge criteria in infants“, J. Allergy Clin. Immunol., Bd. 127, Nr. 3, S. 668-676.e1–2, März 2011.
[23] S. A. Bock, A. Muñoz-Furlong, und H. A. Sampson, „Fatalities due to anaphylactic reactions to foods“, J. Allergy Clin. Immunol., Bd. 107, Nr. 1, S. 191–193, Jan. 2001.
[24] S. A. Bock, A. Muñoz-Furlong, und H. A. Sampson, „Further fatalities caused by anaphylactic reactions to food, 2001-2006“, J. Allergy Clin. Immunol., Bd. 119, Nr. 4, S. 1016–1018, Apr. 2007.
[25] J. L. Chen und S. L. Bahna, „Spice allergy“, Ann. Allergy Asthma Immunol. Off. Publ. Am. Coll. Allergy Asthma Immunol., Bd. 107, Nr. 3, S. 191–199; quiz 199, 265, Sep. 2011.
[26] E. Beaudouin, J. M. Renaudin, M. Morisset, F. Codreanu, G. Kanny, und D. A. Moneret-Vautrin, „Food-dependent exercise-induced anaphylaxis--update and current data“, Eur. Ann. Allergy Clin. Immunol., Bd. 38, Nr. 2, S. 45–51, Feb. 2006.
[27] B. Niggemann und K. Beyer, „Factors augmenting allergic reactions“, Allergy, Bd. 69, Nr. 12, S. 1582–1587, Dez. 2014.
[28] A. Muraro u. a., „EAACI Food Allergy and Anaphylaxis Guidelines. Primary prevention of food allergy“, Allergy, Bd. 69, Nr. 5, S. 590–601, Mai 2014.
[29] Z. Shakoor, A. Al Faifi, B. Al Amro, L. N. Al Tawil, und R. Y. Al Ohaly, „Prevalence of IgG-mediated food intolerance among patients with allergic symptoms“, Ann. Saudi Med., Bd. 36, Nr. 6, S. 386–390, Dez. 2016.
[30] Y. Zhang u. a., „[Prevalence of self-reported food allergy and food intolerance and their associated factors in 3 - 12 year-old children in 9 areas in China]“, Wei Sheng Yan Jiu, Bd. 44, Nr. 2, S. 226–231, März 2015.
[31] NSW Food Authority, „Allergy and intolerance“, 01-Dez-2016. [Online]. Verfügbar unter: http://www.foodauthority.nsw.gov.au/foodsafetyandyou/life-events-and-food/allergy-and-intolerance. [Zugegriffen: 20-Feb-2018].
[32] Deutscher Allergie- und Asthmabund, „Laktose - Fruktose - Sorbit“, 20-Feb-2018. [Online]. Verfügbar unter: http://www.daab.de/lebensmittel-allergietag/laktose-fruktose-sorbit/. [Zugegriffen: 20-Feb-2018].
[33] R. Berni Canani, V. Pezzella, A. Amoroso, T. Cozzolino, C. Di Scala, und A. Passariello, „Diagnosing and Treating Intolerance to Carbohydrates in Children“, Nutrients, Bd. 8, Nr. 3, S. 157, März 2016.






